Epidemiologia
A poliomielite é uma doença transmissível aguda causada por qualquer um dos três sorotipos de poliovírus (tipos 1, 2 ou 3). Os poliovírus são disseminados por via de transmissão fecal-oral e oral-oral. Onde o saneamento é pobre, predomina a transmissão fecal-oral, enquanto a transmissão oral-oral pode ser mais comum onde os padrões de saneamento são altos. Na maioria das configurações, é provável que ocorram padrões mistos de transmissão.
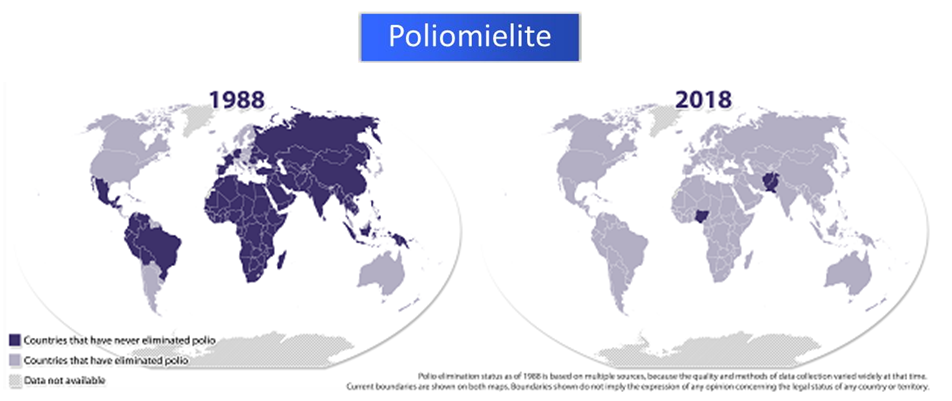
Em 1988, a carga global anual de poliomielite paralítica foi estimada em mais de 350.000 casos, com transmissão de poliovírus selvagem (Wild Poliovirus – WPV) relatada em mais de 125 países. A Assembleia Mundial da Saúde resolveu erradicar a poliomielite até o ano 2000 estabelecendo a Iniciativa Global de Erradicação da Pólio (Global Polio Eradication Initiative – GPEI). Em todo o mundo, o uso sustentado de vacinas contra a poliomielite desde 1988 levou a uma queda abrupta na incidência global de poliomielite em >99% e no número de países com pólio endêmica de 125 a apenas 2 em 2015 (Afeganistão e Paquistão).

Em 2014, 359 casos de poliomielite paralítica causada por poliovírus selvagens foram notificados, todos devidos a WPV tipo 1 (WVP1). Em contraste, em 2015, foram relatados apenas 73 casos, todos devido ao WPV1, o menor número registrado para qualquer ano civil. A distribuição geográfica da transmissão da WPV foi progressivamente reduzindo, com casos relatados de apenas dois países em 2015 em comparação com nove países em 2014.
O último caso de poliomielite causado por WPV tipo 2 de circulação natural (WPV2) foi registrado na Índia em 1999. A erradicação global de WPV2 foi certificada em 2015. Nenhum caso devido ao tipo WPV 3 (WPV3) foi detectado globalmente desde 10 de novembro de 2012 na Nigéria. Na ausência de casos de poliomielite causada por WPV2 por >16 anos, os vírus da vacina tipo 2, que são componentes da oral polio vaccine (OPV) viva actual, tornaram-se uma causa significativa de poliomielite paralítica. Agora é importante eliminar essa carga de doenças relacionadas à vacina.
Patogenia
Os poliovírus são enterovírus humanos da família Picornaviridae. Os poliovírus são vírus não encapsulados com um genoma de RNA de cadeia simples e um capsídeo de proteína. Os 3 sorotipos de poliovírus têm diferentes sítios antigênicos nas proteínas do capsídeo. Os poliovírus compartilham a maioria de suas propriedades bioquímicas e biofísicas com outros enterovírus. Eles são resistentes à inactivação por muitos detergentes e desinfetantes comuns, incluindo sabonetes, mas são rapidamente inactivados pela exposição à luz ultravioleta. A infectividade viral é estável durante meses a +4 °C e durante vários dias a +30 °C.
Doença
O período de incubação é geralmente de 7 a 10 dias (variação de 4 a 35 dias). A maioria das pessoas infectadas com o poliovírus não apresenta sintomas. A replicação viral na faringe e no trato gastrointestinal têm como resultado a expulsão do vírus na saliva e nas fezes. Aproximadamente 25% dos infectados desenvolvem sintomas menores transitórios, incluindo febre, dor de cabeça, mal-estar, náusea, vômito e dor de garganta. Em alguns indivíduos (aproximadamente 4%) com essa doença menor, desenvolvem sinais de irritação meníngea, com rigidez de nuca, cefaleia intensa e dor nos membros, nas costas e no pescoço, sugestivos de meningite asséptica (poliomielite não paralítica). Esta forma de poliomielite dura entre 2 e 10 dias e, em quase todos os casos, a recuperação é completa.
A poliomielite paralítica é um resultado raro e ocorre quando o poliovírus entra no sistema nervoso central por meio do fluxo axonal periférico ou do nervo craniano e se replica nas células do corno anterior (neurônios motores) da medula espinhal. Observa-se em <1% das infecções por poliovírus em crianças <5 anos de idade, variando com sorotipo e idade. A proporção de casos de paralisia para infecções foi estimada por 100 infecções em aproximadamente 0,5 para o sorotipo 1, 0,05 para o sorotipo 2 e 0,08 para o sorotipo 3, com base em dados de 15 países. Dependendo do grau e extensão do compromisso dos neurônios motores pode ocorrer paralisia temporária ou permanente dos músculos respectivos. Em casos raros, a destruição viral das células bulbares resulta em paralisia respiratória e morte.
A manifestação clínica típica da poliomielite paralítica é a paralisia flácida aguda (PFA) que afecta os membros, principalmente as pernas, pelo geral assimetricamente, enquanto a sensibilidade permanece intacta. A paralisia persistente e as deformidades resultantes são sequelas comuns. As taxas de letalidade entre os casos de paralisia variam de 5% a 10% em crianças e de 15% a 30% em adolescentes e adultos, predominantemente associadas ao envolvimento bulbar. A síndrome pós-pólio, com sintomas aparecendo de 15 a 30 anos após a recuperação do ataque de paralisia original, ocorre em 25% a 50% dos casos, com sintomas que incluem fraqueza muscular aguda ou aumentada, dor nos músculos e fadiga.
Tratamento
Embora alguns compostos antivirais contra o poliovírus estejam actualmente sendo desenvolvidos, ainda não estão disponíveis medicamentos anti-virais específicos para a poliomielite. O tratamento consiste em cuidados de suporte sintomáticos durante a fase aguda, incluindo suporte respiratório em casos com paralisia muscular respiratória. As sequelas neuromusculares são mitigadas pela fisioterapia e pelo tratamento ortopédico.
Diagnóstico
O diagnóstico de poliomielite paralítica é apoiado por:
- curso clínico,
- teste virológico e
- déficit neurológico residual 60 dias após o início dos sintomas.
Os testes laboratoriais, como a medição de anticorpos (especialmente pré- e pós-início de paralisia), e outros estudos, como ressonância magnética, electromiografia e/ou testes de condução nervosa, podem ajudar a fortalecer ou excluir o diagnóstico de poliomielite. A OMS usa uma definição de caso de rastreio sensível para a identificação de casos de PFA e para investigação de qualquer caso de PFA em uma pessoa com menos de 15 anos ou em uma pessoa de qualquer idade em quem haja suspeita de poliomielite. Contudo, o exame virológico é essencial para a confirmação do diagnóstico de poliomielite; isso envolve a detecção do poliovírus das fezes de pacientes com PFA e posterior caracterização do poliovírus isolado para determinar se ele é associado à vacina, derivado da vacina ou vírus selvagem.
Os diagnósticos moleculares, como a reação em cadeia da polimerase, são usados para diferenciar o WPV, poliovírus derivados da vacina (vaccine-derived polioviruses – VDPV) e poliovírus semelhante a Sabin. Além disso, todos os isolados de poliovírus discordantes são parcialmente sequenciados para determinar sua origem e relação com outros isolados. De acordo com os resultados laboratoriais e a revisão pelos comitês nacionais de especialistas em pólio, os casos são classificados como confirmados, compatíveis com a polio ou negativos para a polio. A vigilância da PFA é complementada pela vigilância ambiental que envolve o teste dos esgotos ou outras amostras ambientais para a presença de poliovírus.
Imunidade adquirida naturalmente
Os indivíduos imunocompetentes infectados pelo poliovírus desenvolvem imunidade por meio de respostas imunes humorais (anticorpo circulante) e mucosas (imunoglobulina A secretora). A presença no sangue de anticorpos neutralizantes contra poliovírus indica imunidade protectora. O anticorpo detectável é um excelente correlato de proteção contra doença paralítica. No entanto, a imunidade é específica do sorotipo, sem proteção cruzada entre os sorotipos. A imunidade da mucosa diminui a replicação e a excreção (disseminação) do vírus e, portanto, fornece uma barreira potencial à sua transmissão. Indivíduos com distúrbios de imunodeficiência relacionados a células B têm um risco aumentado de manifestações paralisantes de poliomielite ou excreção prolongada de vírus.
MOÇAMBIQUE: PAÍS LIVRE DA PÓLIO
O 1 de Julho de 2016 durante a Reunião Anual da Comissão Africana para a Certificação da Erradicação da Poliomielite levada a cabo em Argel, capital da Argélia, Moçambique foi declarado País Livre da Pólio. Esse ano três Países, nomeadamente Moçambique, Niger e o Tchad submeteram as candidaturas para Certificação, sendo Moçambique um dos poucos Países que conseguiu na 1ª submissão.
Em 1997 Moçambique iniciou um processo de vigilância baseada no caso que consiste na confirmação laboratorial de todos os casos suspeitos de poliomielite através da análise de amostras de fezes de todos os casos com Paralisia Flácida Aguda (PFA). Para a confirmação da presença do vírus, as amostras são testadas no laboratório de Virologia do Instituto Nacional de Doenças Transmissíveis na África do Sul.
Como resultado da implementação desta e de outras estratégias tendentes à erradicação, o País não registou casos de poliomielite por poliovírus selvagem no intervalo de 1997 a 2016. A fase posterior à certificação implicava uma maior exigência devido que o País deve garantir a qualidade nos seguintes aspectos:
- Manter os indicadores de certificação de vigilância e de imunização em todos os Distritos, até que todos os Países da Região Africana sejam certificados de modo a garantir uma interrupção sustentada da transmissão da Pólio
- Garantir a capacidade de resposta a eventuais surtos da pólio no País
- Reforçar e implementar a expansão da vigilância ambiental e
- Intensificar as actividades de contenção laboratorial do vírus.
Em Janeiro de 2017, um único vírus VDPV2 foi isolado de um menino de 5 anos com paralisia flácida aguda, na província da Zambézia (distrito de Mopeia). A resposta ao surto foi conduzida no primeiro semestre de 2017 com a campanha de vacinação oral monovalente contra a poliomielite tipo 2 (mOPV2).
Em Janeiro do presente ano, um novo surto de poliovírus tipo 2 derivado de vacina circulante (cVDPV2) foi confirmado em Moçambique. Dois casos isolados de poliovírus tipo 2 derivados da vacina circulantes geneticamente ligados (cVDPV2) foram detectados a partir de um caso de PFA, com um início de paralisia em 21 de outubro de 2018, em uma menina de seis anos sem histórico de vacinação (distrito de Molumbo, província da Zambézia) e um contacto comunitário do caso.
A campanha de vacinação, resposta ao novo surto, foi realizada, entre 30 de Janeiro e 4 de Fevereiro do presente ano, abrangendo distritos seleccionados de Zambézia, Nampula e Niassa.
Referências:
- WHO; Weekly epidemiological record, 25 MARCH 2016, 91th YEAR / No 12, 2016, 91, 145–168. http://www.who.int/wer
- https://afro.who.int/pt/news/mocambique-declarado-pais-livre-da-polio
- https://reliefweb.int/report/mozambique/polio-outbreak-confirmed-mozambique
- https://www.cdc.gov/polio/progress/index.htm